Vous avez probablement déjà entendu parler de cette maladie qu’est le diabète. Peut-être même avez-vous une personne de votre entourage qui en est atteinte. Pas étonnant, car cette maladie touche environ 8,5 % de la population adulte mondiale, soit 422 millions de personnes âgées de plus de 18 ans. Comment apparaît cette maladie ? Qui sont les personnes les plus à risques ? Qu’est-ce que cette pathologie entraîne comme troubles ? Lisez la suite de cet article pour en savoir plus.
Le diabète : origines et types
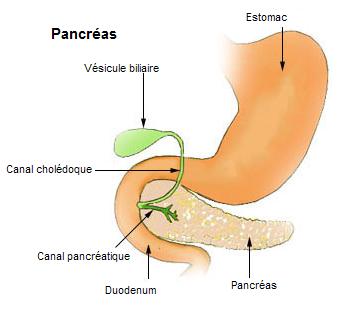
Le diabète est une maladie chronique, dont la cause est une perturbation dans la production d’insuline par le pancréas. Mais revenons au début pour bien comprendre, à travers un petit rappel de physiologie humaine et de nutrition. Pour fonctionner correctement, notre corps a besoin d’énergie, qu’il trouve en dégradant notre nourriture dans les intestins. Plus particulièrement, le glucose (nom scientifique du sucre utilisé par nos cellules) provient des glucides présents dans notre alimentation (nom scientifique général donné à la famille des sucres). Pour que le glucose puisse être utilisé par nos cellules afin de produire de l’énergie, il faut auparavant qu’il parvienne à aller du sang jusqu’à l’endroit où il sera utile. C’est une hormone secrétée naturellement par notre pancréas qui s’occupe de cette étape : l’insuline. Ce mot vous dit quelque chose ? Eh bien, c’est ce dont certaines personnes diabétiques manquent, elles doivent donc s’en injecter pour réguler leur taux de sucre dans le sang, appelé glycémie. Je vous en reparlerai dans la partie des traitements.
Voyons les différents types de diabète pour essayer de mieux cerner cette maladie.
Le diabète de type I, ou « insulino-dépendant », voire « diabète sucré »
C’est le type présent chez environ 10 % des personnes atteintes de cette maladie, très souvent des enfants même si toute la population est touchée.
Ce type de diabète apparaît lorsque 80 % des cellules du pancréas qui produisent l’insuline sont détruites. La cause de leur destruction est plus ou moins connue : on sait que c’est le corps lui-même qui produit des anticorps contre ces cellules particulières, mais personne n’en a encore découvert la raison. Toujours est-il que le pancréas ne sécrète donc plus assez d’insuline, ne permettant plus le passage du sucre du sang aux cellules, ce qui crée une « hyperglycémie », c’est-à-dire un taux trop élevé de sucre sanguin.
Les facteurs de risques ne sont pas bien connus, mais pourraient être multiples, impliquant des facteurs génétiques et environnementaux.
Le diabète de type II ou « non-insulino-dépendant » puis « insulino-requérant »
Cette forme est présente chez 80 à 90 % des personnes atteintes de diabète.
Dans ce type, ce n’est pas la production de l’insuline qui pose problème, mais la façon dont nos cellules l’utilisent. Ou plutôt, la façon dont elles ont du mal à l’utiliser à cause d’un phénomène de résistance à cette hormone. Ce diabète est progressif, et le diagnostic se fait souvent par « hasard » sur un simple bilan sanguin ou à la suite de complications. Cependant, à un stade avancé de la maladie, le pancréas ne produit plus suffisamment d’insuline, car celle-ci est sous-utilisée. Il y a dès lors besoin d’apporter un complément en insuline par injection, le diabète devient alors « insulino-requérant ».
Les facteurs de risques sont surtout l’obésité et la sédentarité. En général, des antécédents familiaux, un antécédent de diabète gestationnel ou encore certains médicaments, pris dans certaines conditions (le cortisol, certains contraceptifs oraux) peuvent favoriser l’apparition de ce type de diabète.
Le diabète gestationnel
En raison de toutes les hormones sécrétées pendant la grossesse, celle-ci peut parfois être source de diabète hyperglycémiant (augmentant le taux de sucre dans le sang). Pas anodin pour autant, il peut augmenter le risque de complications gravissimes pendant la grossesse ou au moment de l’accouchement. Puis une fois le bébé né, cette forme particulière de diabète disparaît bien souvent, sans pour autant ne pas laisser de traces. Si vous avez bien lu jusqu’ici, vous verrez qu’il est un des facteurs de risque de développer un diabète de type II. Le bébé pourra également présenter des risques accrus de développer du diabète dans sa vie future.
On parle de diabète gestationnel quand aucun diabète n’était connu avant la grossesse. Souvent il est diagnostiqué lors de tests systématiques chez la femme enceinte, plus particulièrement chez les femmes enceintes en surpoids et celles ayant déjà présenté un diabète gestationnel.
Le diabète : symptômes, diagnostic et traitements
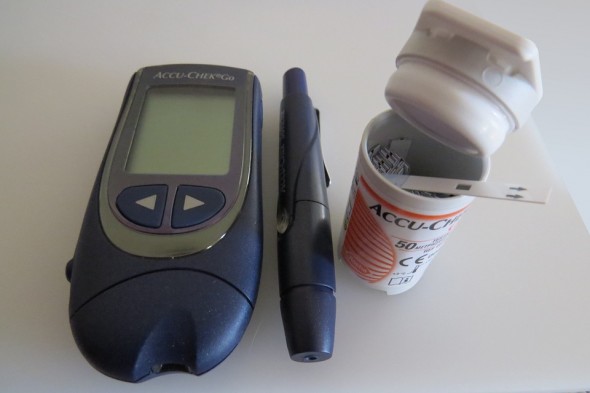
Très souvent, le diabète (et plus particulièrement celui de type II) est asymptomatique, c’est-à-dire que l’on peut être diabétique sans le savoir pendant plusieurs années. Parfois, il peut présenter les symptômes du type I, mais de façon beaucoup moins forte.
Pour le diabète de type I donc, les principaux symptômes sont une émission abondante d’urine (polyurie) et une sensation de soif (polydipsie), associés ou non à une sensation de faim récurrente, de la fatigue et des troubles visuels.
Pour autant, ne vous affolez pas et, en cas de doutes, n’hésitez pas à aller consulter votre médecin traitant.
Le diagnostic clinique du diabète de type II se fait sur évocation des symptômes, puis grâce à une simple mesure de la glycémie à jeun et au repos.
La valeur doit normalement se situer entre 0,8 et 1,2 g/L de glucose dans le sang. Au delà de plusieurs mesures à 1,25 g/L, on peut considérer que la personne souffre de diabète.
Le diabète gestationnel se situe dans la mince fourchette entre ce qui est considéré comme normal et le diagnostic du diabète, donc avec plus de 1,2 g/L mais moins de 1,25 g/L de glucose dans le sang.
Pour ce qui est du traitement, il est différent selon que ce soit un diabète de type I ou II.
Néanmoins, certaines règles d’hygiène de vie doivent quand même être suivies.
C’est à ce moment que je vais vous reparler des injections d’insuline. Vous l’aurez compris, c’est ce qu’il faut utiliser en cas de défaillance des cellules du pancréas, mais elle sera complètement inutile si ce sont les cellules qui ne l’acceptent plus. Elles sont injectées grâce à ce que l’on appelle familièrement un « stylo à insuline » : la dose sera calculée par votre diabétologue, en fonction de votre morphologie, de votre activité physique, de votre alimentation et de vos habitudes de vie. Comme mentionné plus haut, le patient atteint d’un diabète de type II peut lui aussi avoir besoin d’injections d’insuline à un stade avancé de la maladie. Pour les enfants atteint de diabète de type I, la pompe à insuline semble être un compromis parfais.
Pour une personne présentant un diabète de type II moins évolué, on peut donner des antidiabétiques oraux (ADO) qui vont favoriser l’acceptation de l’insuline par les cellules.
Mais la pierre angulaire du traitement de ce diabète reste la gestion du poids associé à la pratique d’une activité physique régulière.
Le diabète gestationnel nécessite également une surveillance de l’alimentation puis une hygiène diététique et de vie à perpétuité, pour éviter de développer un diabète de type II par la suite. Il ne nécessite par contre aucun traitement médicamenteux immédiat.
Le diabète : complications
Les complications du diabète sont nombreuses. On pourra les distinguer d’aiguës ou de chroniques.
En général, ces complications surviennent surtout si le diabète n’est pas traité. Cependant, certaines complications peuvent arriver même avec un traitement qui équilibre le diabète.
La complication la plus urgente qui puisse arriver chez la personne atteinte de diabète de type I (tout particulièrement chez les enfants), est le coma acido-cétosique, puis le décès. À cause du manque d’insuline, le glucose ne peut plus arriver dans les cellules. Comme elles ont quand même besoin de carburant pour fournir de l’énergie, elles vont alors aller brûler des lipides, c’est-à-dire de la graisse. Mais le problème avec cette graisse, c’est qu’elle engendre un déchet très nocif pour l’organisme, qui va faire baisser le pH du sang. Et si le pH de notre sang diminue, c’est toute la machinerie du corps humain qui s’en trouve perturbée : la personne tombe dans le coma, puis meurt au bout de quelques heures si rien n’est fait pour restaurer l’équilibre. Par exemple, chez les enfants non-diagnostiqués diabétiques mais ayant des symptômes depuis un moment : un simple test de glycémie au doigt lorsqu’il tombe dans le coma permet de découvrir un taux de glycémie supérieur à 2 g/L de sang. De toute façon, j’ espère que si une personne tombe dans le coma devant vous, vous appellerez directement les urgences, car eux sauront exactement quoi faire !
Pour les diabètes insulino-dépendants ou insulino-requérants, deux états peuvent survenir, que la population connait en général assez bien. Ce sont les « crises » dites d’hyper ou d’hypoglycémie. La première correspond à un taux trop élevé de sucre dans le sang. Les symptômes sont ceux décrits pour le diabète de type I : une sensation de soif persistante, une envie fréquente d’uriner et une sensation de fatigue. Il suffit d’une injection pour réguler ce taux facilement, selon les doses apprises avec le diabétologue.
L’hypoglycémie correspond à un taux trop bas (moins de 0,8 g/L ) de sucre dans le sang. Plus qu’un état arrivant par hasard, il s’agit généralement d’erreur survenant dans le traitement. Soit le patient n’a pas mangé assez après son injection d’insuline, soit il a dépensé trop d’énergie ou tout simplement, il s’est trompé dans les doses ! Les principaux symptômes ressentis sont : des tremblements, une pâleur du visage surtout, des vertiges, des troubles de la parole ou des changements brusques de l’humeur pouvant aller jusqu’au coma. En cas de crise d’hypoglycémie, il faut donc se re-sucrer le plus rapidement possible, avec un ou deux carrés de sucre par exemple. En général, les diabétiques se connaissent très bien, ils savent quand ils sont ou quand ils vont entrer en crise et ils parviennent, avec le temps, à équilibrer parfaitement leur glycémie.
Au niveau des complications chroniques, elles sont beaucoup plus préoccupantes et doivent absolument être surveillées. À long terme, le diabète peut endommager tout le système vasculaire, mais aussi le système nerveux, le système oculaire et le système rénal.
Encore une fois, je ne vais pas entrer dans les détails, mais le diabète peut causer :
– Un risque multiplié par deux ou par trois de faire des infarctus ou des accidents vasculaires cérébraux (AVC), surtout associé au tabagisme.
– Une diminution de la sensibilité au niveau des extrémités, des orteils et du bout des doigts en particulier, ce que l’on appelle la neuropathie diabétique. C’est l’un des problèmes les plus importants chez le diabétique, surtout au niveau des pieds : comme il ne les sent plus aussi bien, la moindre petite blessure peut vite échapper à la vigilance. Comme la maladie affecte aussi les vaisseaux sanguins, en réduisant le débit du sang, la plaie va moins bien cicatriser. Ainsi, à la longue, il n’est pas rare de voir des diabétiques commencer des gangrènes ou des septicémies aux jambes, obligeant ainsi les médecins à amputer pour éviter à l’infection de se répandre dans le reste du corps.
– Une rétinopathie diabétique, qui peut aller jusqu’à la cécité lorsque les petits vaisseaux sanguins des yeux sont trop atteints, au fur et à mesure des années. On estime qu’environ 2,6 % des gens aveugles le sont à cause du diabète.
– Une insuffisance rénale chronique.
Je tiens encore une fois à rappeler l’importance d’une alimentation équilibrée, d’une activité physique régulière et d’une hygiène de vie sans excès. Si vous fumez et que vous êtes diabétiques, nous vous conseillons vivement d’essayer d’arrêter, car les effets néfastes du tabac sur les vaisseaux sanguins se cumulent à ceux du diabète. Enfin, n’hésitez pas à consulter votre médecin.
Alors, avez-vous appris des choses sur cette maladie de plus en plus fréquente parmi la population ? Êtes-vous vous-même diabétique ? Si oui, voulez-vous nous faire partager votre expérience de vie ? Dites-moi tout dans un commentaire !
Muciole
Sources texte :
– site internet Organisation Mondiale de la Santé
– Site internet de l’Association belge du Diabète
– Cours de pathologie générale du Dr Henrion, 1ère année de bachelier de kinésithérapie
– Site internet de l’Association française contre le Diabète
– Recherche « diabète » sur le moteur du site internet Allo Docteur
Sources images :
– Image à la une : clemthenurse
– Image 1
– Image 2
– Image 3



Comme je te l’ai déjà dis, ton article est très complet, et explique bien de manière simple ce qu’est le diabète! Merci encore pour ce super article! 😀
Merci beaucoup clem’ ! =P
Très bel article Muciole, très clair et simple à comprendre 🙂
Salut Muciol
Excellent article vraiment facile a comprendre si je peut ajouter je peux vous donner une information intéressante sur le diabète.
Saviez vous que :À l’époque, il n’y avait pas de glucomètre. Au lieu de cela, ils sont testés pour la glycémie en utilisant l’urine. En 1941, Ames Diagnostics a utilisé des comprimés d’essai de sucre d’urine effervescents Clinitest® pour tester l’urine. Cela signifie mélanger l’urine et l’eau dans un tube à essai et ajouter une petite pilule bleue qui a provoqué une réaction chimique pouvant causer de graves brûlures. La couleur du liquide aurait été du glucose dans l’urine.
Merci pour l’explication détaillée. J’ai également trouvé cet article intéressant il parle du régime alimentaire des personnes diabétiques..
Extraordinaire ! Enfin on arrive à une ère où « toutes ces choses » commencent à être connues. Pour ma part, je le sais depuis plusieurs années. J’ai une maladie chronique dite incurable, dégénérescente, qui ne s’est pas manifestée depuis ma dernière crise en 2008, tout ça parce que j’ai commencé à changer mon alimentation : végétalienne. Et je ne prends aucun traitement chimique, rien de rien. Je vais très bien, comme si la maladie n’était pas là 🙂