Le RCIU est un retard de croissance intra-utérin ou retard de croissance in utero. Cela signifie qu’au cours de la grossesse, le bébé est plus petit que la taille attendue pour son âge gestationnel, ce qui peut être plus ou moins grave selon la sévérité du retard. Au cours de ma grossesse, un RCIU a été diagnostiqué à mon bébé et je vous explique comment cela a été détecté et tout le suivi mis en place pour le surveiller dans la suite de cet article.
Détection du RCIU
Le RCIU est difficilement détectable, on estime d’ailleurs que la plupart des RCIU ne sont pas diagnostiqués et qu’aucun suivi particulier n’est mis en place. Dans la majorité des cas, le bébé est simplement considéré comme un petit bébé.
Souvent, le premier élément qui peut faire suspecter un RCIU est la mesure de la hauteur utérine. En effet, celle-ci augmente au cours de la grossesse proportionnellement à la croissance du bébé. Lorsque ce dernier présente un retard de croissance intra-utérin, la hauteur utérine est moins grande que ce qu’on pourrait attendre par rapport au terme. Eh oui, qui dit petit bébé dit petit ventre !
Lors de chacun de mes rendez-vous de suivi de grossesse, la sage-femme mesurait ma hauteur utérine (à l’aide d’un mètre ruban, du haut du pubis jusqu’au sommet de l’utérus), mais à aucun moment elle ne m’a dit que celle-ci lui semblait plus faible que la normale ou qu’elle suspectait une petite taille pour mon bébé. J’ai reporté ci-dessous la hauteur utérine mesurée pendant plusieurs de mes rendez-vous : elle était dans les courbes, bien que plutôt dans la moyenne basse.
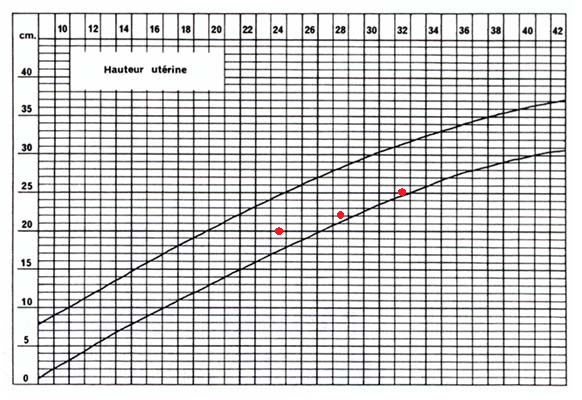 Courbe de la hauteur utérine moyenne en fonction du terme de la grossesse – Les points rouges correspondent aux mesures de ma hauteur utérine.
Courbe de la hauteur utérine moyenne en fonction du terme de la grossesse – Les points rouges correspondent aux mesures de ma hauteur utérine.
Ce qui permet le plus souvent de détecter un RCIU est l’échographie, au cours de laquelle des mesures sont prises pour estimer le poids du bébé (avec une incertitude d’environ 15 %) : le périmètre et le diamètre crânien (ce dernier est souvent appelé diamètre bipariétal), le périmètre abdominal et la longueur du fémur.
Toutes ces mesures sont ensuite reportées sur des courbes standard de croissance, afin de déterminer où se situe le bébé par rapport à la norme. On parle de RCIU lorsque le bébé présente un poids inférieur au 5e voire au 10e percentile, c’est-à-dire qu’il fait partie des 5 à 10 % des bébés les plus petits pour le même âge gestationnel.
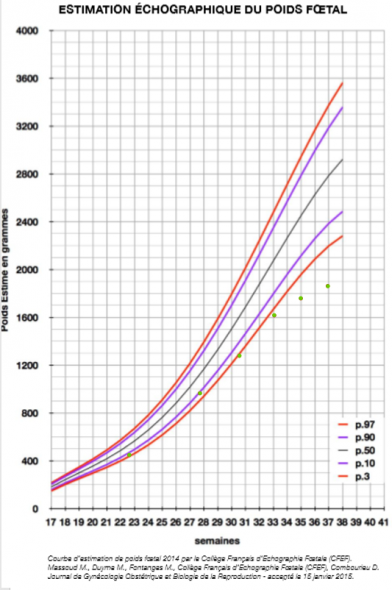 Courbe du poids fœtal estimé en fonction du terme de la grossesse – Les points rouges correspondent au poids fœtal estimé de ma fille
Courbe du poids fœtal estimé en fonction du terme de la grossesse – Les points rouges correspondent au poids fœtal estimé de ma fille
Dans mon cas, c’est dès la deuxième échographie que la gynécologue a commencé à suspecter un retard de croissance. En effet, les mesures ne sont pas réalisées à la première échographie (généralement réalisée au troisième mois de grossesse), car le bébé est encore trop petit. Ainsi, lors de l’échographie réalisée à 22 semaines d’aménorrhée (SA, c’est-à-dire semaines depuis les dernières règles) et 4 jours, ma fille était estimée à 459 g, ce qui correspond au 8e percentile (la moyenne à ce terme étant de 510 g pour une fille selon l’estimation trouvée sur ce site). Elle était donc à la limite du simple « petit bébé » et du RCIU à surveiller plus attentivement.
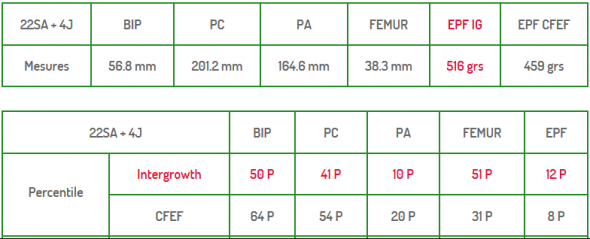 Biométries fœtales à 22 SA + 4 jours
Biométries fœtales à 22 SA + 4 jours
BIP = diamètre bipariétal, PC = périmètre crânien, PA = périmètre abdominal, fémur = longueur du fémur, EPF = estimation poids fœtal – IG, CFEF et Intergrowth sont des méthodes de calcul du poids fœtal ou du percentile correspondant aux mesures (ma gynécologue utilisait la méthode CFEF).
Compte tenu de l’incertitude de mesure, la gynécologue nous a simplement fait faire une échographie supplémentaire un mois plus tard, pour surveiller la croissance du bébé. Il n’y a en effet aucun risque à avoir un « petit bébé », mais il faut s’assurer qu’il continue de bien grandir et qu’il suive sa courbe de croissance, ce qui est le signe d’une bonne santé. Une cassure de la courbe de croissance (c’est-à-dire un gros ralentissement voire une stagnation complète) serait un signe très préoccupant pour la santé du bébé : mauvais développement des organes (y compris le cerveau), détresse cardiaque, sous-nutrition par le cordon ombilical, le tout pouvant aller jusqu’au décès in-utéro.
J’ai ainsi fait une échographie à 27 SA + 5 jours et ma fille était alors estimée à 974 g, donc toujours à peu près au 10e percentile (la moyenne à ce terme étant de 1133 g pour une fille).
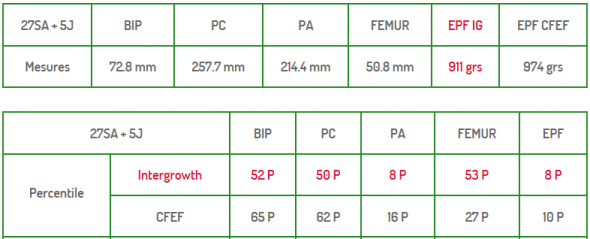 Biométries fœtales à 27 SA + 5 jours
Biométries fœtales à 27 SA + 5 jours
BIP = diamètre bipariétal, PC = périmètre crânien, PA = périmètre abdominal, fémur = longueur du fémur, EPF = estimation poids fœtal – IG, CFEF et Intergrowth sont des méthodes de calcul du poids fœtal ou du percentile correspondant aux mesures (ma gynécologue utilisait la méthode CFEF).
Cette échographie a permis de confirmer les observations faites un mois auparavant sur la petite taille de ma fille. Malgré cela, tout allait très bien pour elle à l’échographie : elle grandissait bien, suivait sa courbe de croissance, avait une bonne quantité de liquide amniotique et les analyses des échanges sanguins (artères ombilicale et utérines – c’est ce qu’on appelle les dopplers) étaient bonnes.
Ces éléments rassurants ont poussé la gynécologue à nous proposer un nouveau rendez-vous pour une échographie un mois plus tard, à 30 SA + 4 jours. Ma fille était alors estimée à 1292 g, ce qui correspondait cette fois au 3e percentile (la moyenne à ce terme étant de 1649 g pour une fille).
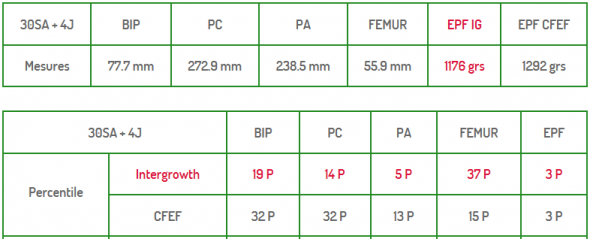 Biométries fœtales à 30 SA + 4 jours
Biométries fœtales à 30 SA + 4 jours
BIP = diamètre bipariétal, PC = périmètre crânien, PA = périmètre abdominal, fémur = longueur du fémur, EPF = estimation poids fœtal – IG, CFEF et Intergrowth sont des méthodes de calcul du poids fœtal ou du percentile correspondant aux mesures (ma gynécologue utilisait la méthode CFEF).
C’est donc lors de cette échographie que le RCIU a véritablement été déclaré. Il existe deux types de retards de croissance :
- l’un dit harmonieux (lorsque toutes les mesures sont plus petites qu’attendues pour le terme), qui a souvent une origine pathologique et présente un pronostic moins bon pour le bébé,
- l’autre dit disharmonieux (lorsque le périmètre crânien a une taille normale, mais que certains ou tous les autres paramètres sont plus petits qu’attendus pour le terme), concerne environ 80 % des cas et est souvent d’origine vasculaire. C’était le cas pour ma fille : le poids et le périmètre abdominal étaient les principaux paramètres affectés par le retard de croissance, les autres mesures étant moins en retard.
Ma fille a pris un peu plus de retard sur la courbe de croissance, même si celle-ci ne présentait pas de cassure nette puisqu’elle a continué à prendre du poids. Afin de s’assurer du bon déroulement de la suite de la grossesse, un suivi renforcé a donc été mis en place.
Suivi du RCIU
Le suivi de grossesse en cas de RCIU consiste à vérifier régulièrement tous les paramètres qui peuvent être à l’origine d’un RCIU. En effet, les retards de croissance peuvent avoir des origines diverses :
- maternelle : hypertension artérielle qui peut être associée à la présence de protéines dans les urines (on parle alors de prééclampsie) ; pathologies rénales, cardiaques ou immunitaires ; consommation de tabac, d’alcool ou de drogues ; régime alimentaire inadapté ou insuffisant… ;
- foetale : grossesse multiple ; anomalie chromosomique ; infection ayant atteint le bébé (toxoplasmose, CMV, rubéole…) ; problème au niveau du placenta ou du cordon ombilical… ;
- inconnue.
Le suivi du RCIU consistait donc à vérifier régulièrement divers paramètres pour s’assurer du bon état de santé du bébé. Cela passait par divers examens :
- une surveillance générale par un questionnaire à chaque rendez-vous : consommation tabac/alcool/drogue, régime alimentaire et prise de poids, problèmes de santé connus… ;
- une prise de sang au moins mensuelle : vérification de l’immunisation contre la toxoplasmose (surveillée mensuellement pour toutes les femmes enceintes non immunisées), le CMV, la rubéole… ;
- une analyse d’urines au moins mensuelle (réalisée pour toutes les femmes enceintes, pas uniquement en cas de RCIU) : vérification de l’absence de protéines, de glucose, de leucocytes… ;
un monitoring une à deux fois par semaine : contrôle le rythme cardiaque du bébé, les contractions et la tension de la mère ; - une échographie toutes les deux semaines : contrôle pour prendre les mesures du bébé pour surveiller sa croissance, regarder le placenta (position, état) et vérifier les dopplers (fonctionnement des artères : ombilicale et cérébrale du bébé ; utérine).
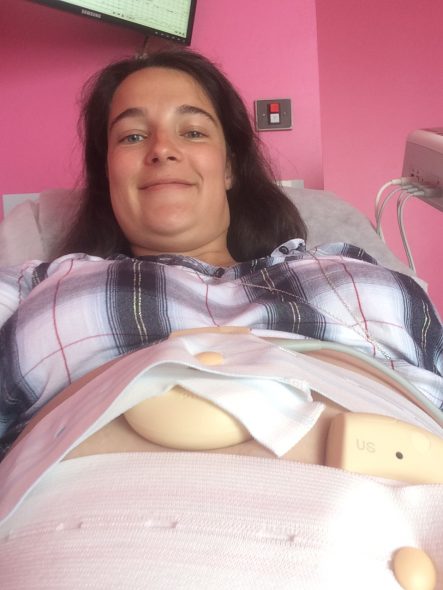 Pendant un monitoring, j’avais deux capteurs sur le ventre : l’un captant le rythme cardiaque du bébé et l’autre les contractions utérines
Pendant un monitoring, j’avais deux capteurs sur le ventre : l’un captant le rythme cardiaque du bébé et l’autre les contractions utérines
Ma gynécologue m’a prescrit deux monitorings par semaine. J’avais le choix de les faire avec une sage-femme libérale ou d’aller à la maternité. J’ai préféré les faire à l’hôpital où j’allais accoucher pour plusieurs raisons :
- je savais que la sage-femme qui me suivait n’aurait pas pu venir deux fois par semaine à domicile,
- il était plus simple pour moi d’aller à l’hôpital qu’en consultation avec ma sage-femme,
- je pouvais aller en bus à la maternité et uniquement en voiture voir la sage-femme,
- cela me permettait de connaître l’hôpital et toute l’équipe médicale,
- en cas de problème il y avait les médecins pas loin pour un avis.
Je me rendais donc à la maternité deux fois par semaine pour faire un monitoring. La consultation commençait par un questionnaire où la sage-femme me posait diverses questions : si j’avais eu des saignements, des démangeaisons sur tout le corps, des maux de tête ou des bourdonnements, l’impression d’avoir des mouches devant les yeux, des contractions, si j’avais senti le bébé bouger anormalement (plus ou moins que d’habitude)… Ces éléments pouvaient être le signe d’un problème du bébé et mes réponses étaient alors notées dans mon dossier pour faire un suivi, mais je n’ai jamais rien eu à signaler de particulier.
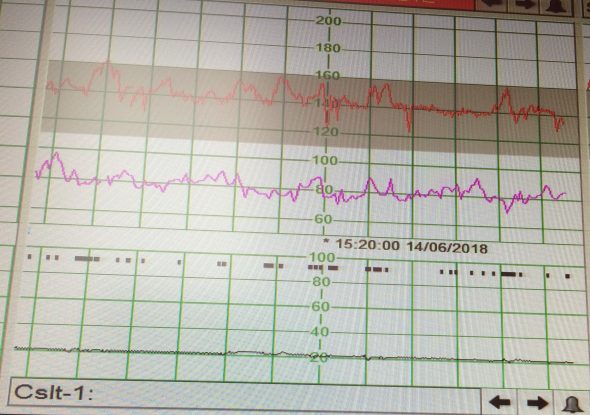 Photographie des courbes d’un monitoring
Photographie des courbes d’un monitoring
Courbe rouge = rythme cardiaque du bébé ; courbe rose = rythme cardiaque de la mère ; courbe noire = contractions utérines
Au fil des semaines, j’ai aussi appris à lire les monitorings et à savoir quand ils étaient bons ou pas ! Je n’avais aucune contraction donc la courbe était plate et ma tension est restée stable à 11/8 jusqu’à la fin de ma grossesse, c’est donc la courbe du rythme cardiaque du bébé qui était la plus surveillée. La fréquence cardiaque du bébé doit être centrée autour de 130 ou 140 battements par minute, régulière et avec de bonnes oscillations. Les accélérations du rythme cardiaque sont liées aux mouvements du fœtus et indiquent qu’il a une bonne vitalité, ce qui est un des critères pour valider le monitoring.
Cependant, à 34 SA + 6 jours, lors d’un monitoring, la fréquence cardiaque de mon bébé a présenté une anomalie. En effet, pendant une à deux minutes, son rythme cardiaque a ralenti. La sage-femme qui a constaté cela a prolongé le monitoring pour avoir 30 minutes avec un rythme normal, mais le médecin qui a vu la courbe a souhaité m’hospitaliser.
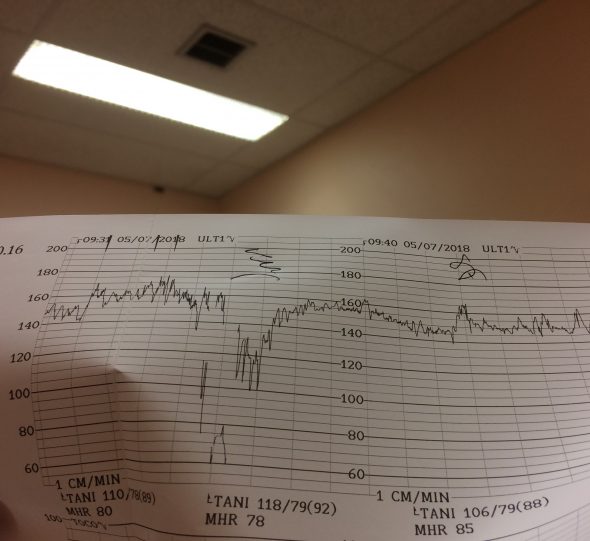 Photographie de la courbe de rythme cardiaque fœtal présentant une anomalie
Photographie de la courbe de rythme cardiaque fœtal présentant une anomalie
En effet, une telle baisse du rythme cardiaque n’est pas normale et il est nécessaire d’intensifier la surveillance pendant les jours qui suivent. Si elle se reproduisait, elle aurait pu être le signe d’une souffrance fœtale qui aurait pu demander une intervention de l’équipe médicale. Il était cependant aussi possible que ça soit un évènement isolé et sans gravité (par exemple si le bébé appuyait sur son cordon ombilical, empêchant une circulation correcte du sang d’où la diminution du rythme cardiaque, puis un rétablissement lorsqu’il a changé de position et libéré le cordon), mais si une surveillance pour RCIU a été mise en place, ça n’est pas pour ignorer de tels signaux.
Une surveillance particulière a ainsi été instaurée après cet évènement. Comme je n’avais pas encore eu mon rendez-vous avec l’anesthésiste (réalisé par toutes les femmes enceintes en prévision de l’accouchement, pour prévoir l’anesthésie en cas de césarienne ou de péridurale), je l’ai fait en urgence au cas où il faille me faire accoucher et j’ai aussi réalisé le bilan sanguin pour établir le protocole anesthésique. Une échographie a été réalisée pour contrôler l’état du placenta et les dopplers (fonctionnement des artères ombilicale, cérébrale et utérine), qui étaient normaux. J’ai aussi fait une prise de sang pour vérifier ma sérologie pour le CMV et la toxoplasmose et j’ai reçu deux injections de corticoïdes pour aider la maturation pulmonaire afin de limiter le risque de détresse respiratoire à la naissance si le bébé devait arriver prématurément. Finalement, on m’a demandé de faire deux monitorings par jour pendant trois jours.
Je dois avouer que la situation m’a semblée stressante sur le moment, car je ne savais pas vraiment à quoi m’attendre. Pendant quelques instants, j’ai même cru qu’on allait devoir me faire une césarienne en urgence le jour-même. Peu à peu, je me suis dit que tout cela avait pour but de s’assurer de la bonne santé de ma fille et d’obtenir un maximum d’informations sur son état pour intervenir dès que ça sera nécessaire. Cela m’a permis de relativiser et même d’accepter la possibilité d’une césarienne, bien que j’aurais initialement souhaité accoucher par voie basse.
Finalement, tous les monitorings réalisés au cours des trois jours suivants étant normaux et l’échographie réalisée à 35 SA ne montrant rien d’inquiétant sur la croissance du bébé, l’équipe médicale a mis fin à l’hospitalisation. Elle a cependant décidé de renforcer la surveillance de la grossesse en passant à trois monitorings et deux échographies (uniquement pour surveiller le placenta, la quantité de liquide amniotique et les dopplers) par semaine, et en conservant toutes les deux semaines l’échographie pour mesurer le bébé.
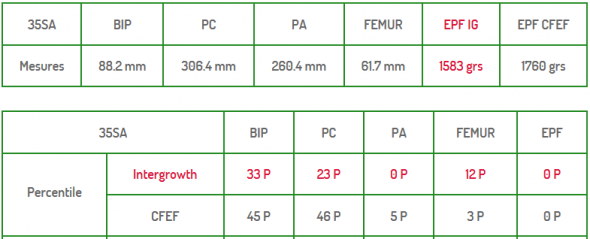
Biométries fœtales à 35 SA
BIP = diamètre bipariétal, PC = périmètre crânien, PA = périmètre abdominal, fémur = longueur du fémur, EPF = estimation poids fœtal – IG, CFEF et Intergrowth sont des méthodes de calcul du poids fœtal ou du percentile correspondant aux mesures (ma gynécologue utilisait la méthode CFEF).
À 36 SA + 4 jours, j’ai à nouveau été hospitalisée une nuit et une journée après m’être rendue aux urgences gynécologiques parce que j’avais quelques saignements vaginaux et que j’avais peu senti bouger mon bébé au cours de la journée. Par précaution, à cause de la diminution des mouvements fœtaux, l’équipe médicale m’a gardée la nuit pour faire plusieurs monitorings le lendemain ainsi qu’une échographie pour vérifier la vitalité du bébé et la quantité de liquide amniotique. Il n’y avait rien d’anormal lors de tous ces contrôles, j’ai donc pu rentrer chez moi pour la fin de ma grossesse.
C’est quelques jours plus tard que je suis retournée à la maternité pour accoucher… Mais ça, je vous en parlerai dans un prochain article consacré à mon accouchement et aux premiers jours avec un bébé qui avait un RCIU.
Pour patienter avant ce nouvel article, n’hésitez pas à laisser un commentaire pour me dire si vous connaissiez le retard de croissance intra-utérin et si vous y avez été confronté ou connaissez quelqu’un qui l’a été !
Ursuline
Sources texte :
– Expérience personnelle
Sources images :
– Image 1
– Image 2
– Autres images : photographies personnelles







Nelouchou, le 16/12/2018 à 11:53
Chouette article ! J’ignorais absolument tout du RCIU, c’est donc très instructif comme lecture pour moi et surtout très abordable, merci beaucoup 😉
Je suppose que ce genre de grossesse doit générer beaucoup de stress alors je ne peux que te féliciter pour ton sang froid ! (et pour la naissance de ton bébé aussi, haha, je ne crois pas l’avoir déjà fait ♥)
Ursuline, le 18/12/2018 à 16:23
Merci Nelouchou pour ton commentaire ! Franchement, je n’ai ressenti aucun stress par rapport à cette situation (à part l’hospitalisation après la diminution du rythme cardiaque) et pas d’inquiétude quant à la santé de mon bébé, parce qu’à part les mesures de la taille, tout était bon ! En fait, je me disais simplement que ça permettrait d’avoir des éléments pour se faire une vision d’ensemble plus la grossesse avance et pour déclencher au meilleur moment pour bébé ! Et finalement tout s’est merveilleusement bien passé !
BAL, le 06/12/2019 à 17:42
Bonjour et merci pour cet article.
Je suis actuellement dans le meme cas que toi. Je viens de faire une nouvelle echographie de controle est ma fille a un rciu du perimetre abdominal et du poids, je suis a 31sa+3j et elle est estimée a 1kg362. Je dois refaire une echographie de controle dans 2 semaines, en attendant controle monitoring 2 fois par semaine par une sage femme et du repos. Je me sens demunie car on ne sait pas d’ou vient ce probleme de rciu abdominal donc je ne sais pas quoi faire de plus a par attendre la nouvelle echographie pour voir si elle grossit bien et son abdomen aussi.
J’ai lu ton article avec attention et celui sur ton accouchement, et je t’avoue que ca fait du bien lire ce temoignage positif quand on se sent perdue au milieu de tout ces termes medicaux et qu’on va vers l’inconnue. Bravo et felicitations a toi en tout cas et a ta petite warior.
Jenifer DOS SANTOS, le 01/02/2021 à 16:31
Merci beaucoup pour ton expérience.
Je vis la même chose actuellement.
Ça a quelque chose de rassurant de te lire